Точность соединения, влияния прецизионности изготовления элементов супраструктур имплантационных систем на надежность ортопедической конструкции.
Увеличение количества производителей и ставший привычным выход на рынок новых имплантационных брендов, поставил перед стоматологическим сообществом ряд важных вопросов. Насколько значительным будет влияние такого технологического параметра как точность, при заводском изготовлении элементов супраструктур, или имплантатов, на надежность и продолжительность их функционирования in vivo? Существует ли зависимость надежности соединения имплантата и абатмента от размера, формы и прецизионности позиционных индексов платформы? Возможно ли совмещение ортопедических элементов одной имплантационной системы с другой имплантационной системой? Важность этих вопросов подтверждается фактом перемещения фокуса научных исследований с процессов остеоинтеграции на ортопедические элементы, их функционирование и воздействие на имплантаты и костную ткань с точки зрения механизмов биомеханики (Akça et al., 2003; Khraisat et al., 2004; Tsuge et al.,2008; Semper et al., unpublished observations).
Анализ соединения имплантата с абатментом с точки зрения механики говорит о том, что для обеспечения надежного и качественного соединения между ними, а также позиционной стабильности контактирующих элементов, необходим гарантированный минимальный зазор со строго ограниченной величиной (Collins et al., 2002). Разная величина зазора между поверхностями соединяемых деталей приводит к недостаточно точному соединению имплантата с абатментом и может вызывать напряжение в основании ортопедической конструкции из-за неточного позиционирования абатмента в имплантате (Gallucci et al., 2005; Khraisat, 2005; Nelson et al., 2008).
Современные методы и технологии имплантационного производства позволяют добиться высокоточной посадки ортопедических конструкций с опорой на имплантаты с гарантированным зазором, величина которого составляет в среднем порядка 4.9 микрометра (Weigl et al., 2000). Важное значение имеет термин “в среднем”. Известно, что каждый производитель имеет свои индивидуальные производственные стандарты, оборудование с различными допусками по точности изготовления и персонализированные технические файлы утвержденной документации на каждое конкретное изделие. Главной задачей любого производителя является обеспечение гарантированно одинакового зазора по всей поверхности сочленяемых деталей в каждом случае. Если произведенные на одном оборудовании детали имеют зазор в 5 микрон, а на другом в 10 микрон, то высокоточной посадки и надежного соединения двух деталей добиться будет невозможно.
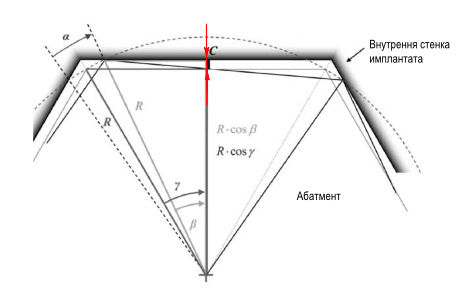
Рис.1. С — Зазор в соединении имплантата и абатмента
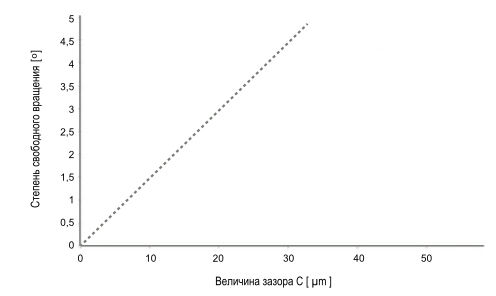
Рис.2. Влияние величины зазора между имплантатом и абатментом в области их соединения на угол вращения и степень свободы.
При отсутствии точной посадки и неравномерном зазоре по поверхности соединения между имплантатом и абатментом возникает определенная свобода вращения в виде симметричных двунаправленных отклонений (W. Semper, S. Kraft, T. Krüger, and K. Nelson, 2009). В ходе исследований было выявлено, что на позиционную стабильность соединения имплант-абатмент влияет несколько геометрических значений: количество вершин антиротационного многогранника (вид соединения, который может быть различным, в т.ч. шестигранным, восьмигранным и двеннадцатигранным), радиус окружности (окружность, которая описывает вершины многогранника) и величина зазора в соединении имплантат-абатмент (W. Semper, S. Kraft, T. Krüger, and K. Nelson, 2009). Решающее значение для степени свободы вращения (угол поворота конструкции в каждом направлении от центрального положения) имеет значение величины зазора в соединении (рис. 1, 2. W. Semper, S. Kraft, T. Krüger, and K. Nelson, 2009). Чем меньше зазор С в соединении имплантат-абатмент, тем меньше угол вращения индекса абатмента в имплантате. Как видно из рисунка 2, увеличение зазора всего на 5 µm (1 µm/микрон = 0.001мм) приводит к увеличению угла вращения почти на 1 градус. Современные высокотехнологичные металлообрабатывающие станки при их правильной настройке, калибровке и своевременном обслуживании, обеспечивают точность изготовления с погрешностью не более +- 0,005 мм, что гарантирует минимальную степень свободы и угол вращения близкий к нулевому значению.
Наличие значительного, в т.ч. неравномерного зазора в данном соединении приводит к возникновению свободы вращения, а как следствие, к разрушению и деформации позиционных индексов (шестигранника, восьмигранника и т.п.) в платформе имплантата и основании абатмента, что в свою очередь способствует дальнейшему увеличению зазора в соединении. Постоянное увеличение зазора между имплантатом и абатментом, как правило, приводит к попаданию внутрь соединения различных жидкостей, остатков пищи и т.п., и соответственно, к воспалительным процессам и резорбции костной ткани вокруг шейки имплантата и далее в сторону его апикальной части. Увеличение зазора вследствие механической деформации деталей соединения имплантат–абатмент приводит к дальнейшему увеличению степени свободы угла поворота абатмента, что влияет на еще большее разрушение позиционных индексов и с большой долей вероятности, может приводить к перелому, как ортопедической конструкции в области ее основания, так и разлому шейки имплантата в местах износа позиционирующих элементов его платформы.
В мире существует несколько сотен производителей имплантационных систем. Речь идет о компаниях, которые имеют свое производство полного цикла, либо производство, максимально локализованное в стране происхождения. Это немало, даже без учета фирм не имеющих своего собственного производства и размещающих заказы на изготовление имплантатов на площадках сторонних производителей. Каждый производитель (или подрядчик) имеет разнообразный парк станков, состоящий из машин разного класса, работающих по различным стандартам и имеющих разные допуски в точности обработки изделий. Каждая компания, выпускающая дентальные имплантаты и ортопедические элементы к ним, имеет свои собственные ТУ (технические условия или так называемые технические файлы документации), где зафиксированы размеры и формы всех выпускаемых ими изделий. Все это играет важную роль при получении конечного результата — безопасности, надежности и долговечности ортопедической конструкции с опорой на имплантат, установленный в полости рта пациента, обеспечение чего и является целью любого ответственного производителя системы дентальных имплантатов. Идеального качества соединения имплантата и абатмента можно добиться только при использовании оригинальных комплектующих одного производителя. Различие в зазорах и допусках при изготовлении деталей у различных производителей может привести к серьезным осложнениям у пациента не только на этапе приживления имплантата (хотя серьезные нарушения технологических процессов производства могут привести к осложнениям и на данном этапе), но и при постоянном функционировании, т.е. уже после установки ортопедической конструкции в полость рта пациенту.
W. Semper, S. Kraft, T. Krüger, and K. Nelson (2009), Theoretical Considerations: Implant Positional Index Design, J Dent Res 88(8):725-730, 2009
Akça K, Cehreli MC, Iplikçioğlu H (2003). Evaluation of the mechanical characteristics of the implant abutment complex of a reduced-diameter morse-taper implant. A nonlinear finite element stress analysis. Clin Oral Implants Res 14:444-454.
Binon PP (1996). The effect of implant/abutment hexagonal misfit on screw joint stability. Int J Prosthodont 9:149-160.
Binon PP (2000). Implants and components: entering the new millennium. Int J Oral Maxillofac Implants 15:76-94.
Brånemark P-I, Hansson BO, Adell R (1977). Osseointegrated implants in the treatment of the edentulous jaw. Experience from a ten-year period.
Scand J Plast Reconstr Surg Suppl 16:1-132.
Cehreli MC, Akça K, Iplikçioğlu H, Sahin S (2004). Dynamic fatigue resistance of implant-abutment junction in an internally notched morse-taper oral implant: influence of abutment design. Clin Oral Implants Res 15:459-465.
Collins J, Staab GH, Busby HR (2002). Mechanical design of machine elements and machines: a failure prevention perspective. Vol. 03001.
Hoboken, NJ, USA: John Wiley & Sons, Inc. de Barros Carrilho GP, Dias RP, Elias CN (2005). Comparison of external and internal hex implants’ rotational freedom: a pilot study. Int J Prosthodont 18:165-166.
English CE (1992). Externally hexed implants, abutments, and transfer devices: a comprehensive overview. Implant Dent 1:273-282.
Erneklint C, Odman P, Ortengren U, Karlsson S (2006). An in vitro load evaluation of a conical implant system with 2 abutment designs and 3 different retaining-screw alloys. Int J Oral Maxillofac Implants 21:733-737.
Gallucci GO, Bernard JP, Belser UC (2005). Treatment of completely edentulous patients with fixed implant-supported restorations: three consecutive cases of simultaneous immediate loading in both maxilla and mandible. Int J Periodontics Restorative Dent 25:27-37.
Garine WN, Funkenbusch PD, Ercoli C, Wodenscheck J, Murphy WC (2007).
Measurement of the rotational misfit and implant-abutment gap of all-ceramic abutments. Int J Oral Maxillofac Implants 22:928-938.
Khraisat A (2005). Stability of implant-abutment interface with a hexagon mediated butt joint: failure mode and bending resistance.
Clin Implant Dent Relat Res 7:221-228.
Khraisat A, Hashimoto A, Nomura S, Miyakawa O (2004). Effect of lateral cyclic loading on abutment screw loosening of an external hexagon implant system. J Prosthet Dent 91:326-334.
Nelson K, Hildebrand D, Mehrhof J (2008). Fabrication of a fixed retrievable implant-supported prosthesis based on electroforming: a technical report. J Prosthodont 17:591-595.
Sartori IA, Ribeiro RF, Francischone CE, de Mattos Mda G (2004). In vitro comparative analysis of the fit of gold alloy or commercially pure titanium implant-supported prostheses before and after electroerosion.
J Prosthet Dent 92:132-138.
Semper W, Heberer S, Mehrhof J, Schink T, Nelson K (2009). Effects of repeated manual disassembly and reassembly on the position stability of various implant-abutment complexes: an experimental study. Int J Oral Maxillofac Implants (in press). Torsello F, Mirisola di Torresanto V, Ercoli C, Cordaro L (2008). Evaluation of the marginal precision of one-piece complete arch titanium frameworks fabricated using five different methods for implant-supported restorations.
Clin Oral Implants Res 19:772-779. Tsuge T, Hagiwara Y, Matsumura H (2008). Marginal fit and microgaps of implant-abutment interface with internal anti-rotation configuration. Dent Mater J 27:29-34.
Vigolo P, Fonzi F, Majzoub Z, Cordioli G (2006). An in vitro evaluation of titanium, zirconia, and alumina procera abutments with hexagonal connection. Int J Oral Maxillofac Implants 21:575-580.
Weigl P, Hahn L, Lauer HC (2000). Advanced biomaterials used for a new telescopic.

